PNAS重磅!肠道菌群影响血糖水平机制大揭秘,或将成糖尿病治疗新思路
| 导读 | 随着人们生活方式和饮食结构的改变,糖尿病的发病率越来越高,已严重威胁人类健康。有研究指出,肠道菌群在糖尿病的发生发展中起重要作用,二者相关性已经成为研究热点,但具体作用机制尚未明了。 |

随着人们生活方式和饮食结构的改变,糖尿病的发病率越来越高,已严重威胁人类健康。有研究指出,肠道菌群在糖尿病的发生发展中起重要作用,二者相关性已经成为研究热点,但具体作用机制尚未明了。近日,加拿大弗林德斯、SAHMRI和麦克马斯特大学的研究人员揭秘了这一过程。他们指出,失调的肠道菌群可通过分泌次级胆汁酸刺激肠壁细胞大量分泌“快乐激素”——5-羟色胺,进而升高血糖水平,使得患者长期处于持续高血糖状态,导致糖尿病的发生发展。这就为糖尿病的治疗提供了新思路。

次级胆汁酸——血糖“不快乐”的第一步
肠道是体内细菌定植的主要场所,人类肠道中寄居着约10^14左右的微生物,种类超过1000种,与人体健康建立了密切的联系。糖尿病的发生往往不是一朝一夕的事情。在发病前患者往往有长期饮食不均衡现象,糖及脂肪摄入增多、膳食纤维摄入相对不足,而长期的饮食结构改变,就会导致肠道菌群的失调。有研究指出,失调的肠道菌群可改变肠黏膜细胞的分泌状态,进而诱导肠道免疫及糖脂代谢的异常。也就是说,肠道菌群引发的糖尿病是肠道菌群将“不快乐”情绪传递给血糖的过程,而肠粘膜细胞分泌状态的改变是糖尿病发生的核心步骤。所以,理顺整个作用机制的关键有两个,一是肠道菌群对肠粘膜细胞做了什么,二是肠粘膜细胞对血糖做了什么。
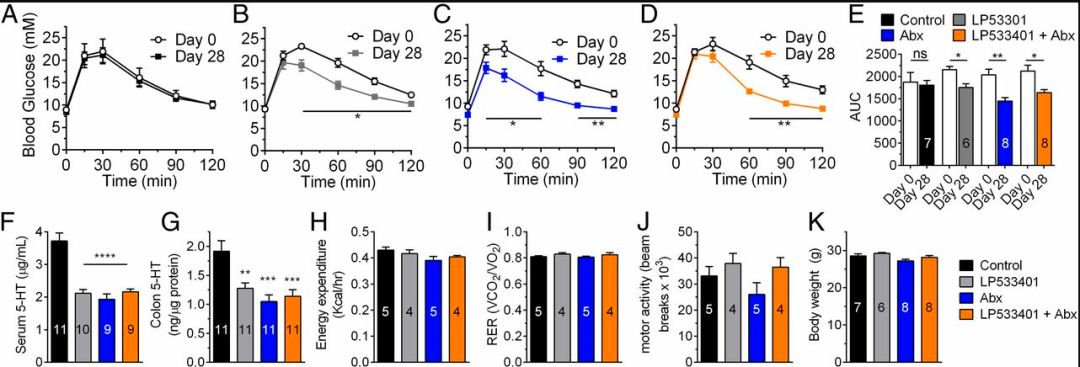
研究人员发现,糖尿病患者的肠道菌群失调后,石胆酸和脱氧胆酸等次级胆汁酸的分泌明显增加,同时参与糖原代谢合成的蛋白质的表达水平皆发生了改变,这些改变是导致血糖上升的关键。在无菌小鼠和经抗生素调理肠道菌群的小鼠中,这种改变发生的频率显著降低。同时,他们发现降低肠道次级胆汁酸水平同样可以遏制这种蛋白质表达改变。也就是说,次级胆汁酸正是“不快乐”情绪的传递中介,失调的肠道菌群是通过大量分泌次级胆汁酸刺激肠粘膜细胞,这正是血糖“不快乐”的第一步。
5-羟色胺——血糖“不快乐”的第二步
次级胆汁酸到达肠粘膜细胞后,有哪些细胞发生了什么改变呢?研究人员发现,接收这种“不快乐”信号的是肠嗜铬细胞(EC)。EC是一种罕见的肠上皮内分泌细胞,仅占肠上皮1%不到,分泌了超过人体90%的血清素(即5-羟色胺)。EC接收相应刺激可显著增加5-羟色胺的分泌。研究证实,在高血糖环境下,5-羟色胺的胺能系统受损,导致胰岛素的释放受阻,同时刺激胰高血糖素的释放,引起血糖水平上升。而上升的血糖浓度又进一步加剧肠道菌群失调增加次级胆汁酸的分泌,同时加剧胺能系统的损害程度,这就形成了恶性循环,导致糖尿病的发生发展。
抗生素通过减少肠源性5-羟色胺改善血糖水平
随后的综合实验发现,抗生素调理肠道菌群降低次级胆汁酸的分泌与去除EC/耗尽EC分泌的5-羟色胺皆可有效控制血糖水平,而且这两种治疗方式没有累加作用,也就是说,肠道菌群与EC影响糖代谢的作用途径是一致的。换言之,5-羟色胺是血糖“不快乐”的第二种传递中介,其大量分泌也是“情绪传递”的第二步。
这项研究理清了肠道菌群对血糖水平的影响机制,回答了该机制的两个重要问题,这为糖尿病的治疗提供了潜在靶点,同时为糖尿病治疗期间抗生素的合理使用和血糖调理手段提供了新见解。当然,目前仍需对造成血糖升高的肠道菌群进一步甄别,才能真正对症下药且最大限度降低不良反应,这也是广大代谢疾病患者的期待。
参考文献:
Alyce M. Martin, et al.The gut microbiome regulates host glucose homeostasis via peripheral serotonin.PNAS.September 16, 2019 .

(转化医学网360zhyx.com)
 腾讯登录
腾讯登录







还没有人评论,赶快抢个沙发