【Cell】美国科学院院士、“CAR-T之父”——Carl June及团队发现逆转T细胞耗竭的可能靶点!
| 导读 | 近日,发表在《Cell》上的研究表明,尽管目前CAR T疗法在血液肿瘤方面的治疗效果显著,然而,由于受到T细胞耗竭的限制,进入实体瘤的T细胞无法完全消灭癌细胞。“CAR-T之父”Carl June及其团队开发了一种实验室培养皿模型,可以全面研究旨在攻击胰腺肿瘤的嵌合抗原受体(CAR)T细胞的衰竭过程。不仅与患者T细胞中的T细胞耗竭过程非常相似,该模型还揭示了衰竭的两个遗传调节因子ID3和SOX4的作用。科学家们观察到CAR T细胞耗竭伴随着两种蛋白质ID3和SOX4水平的激增,这两种蛋白质作为免疫细胞中大量基因的主开关。抑制ID3和/或SOX4,能使耗竭的CAR T细胞即使在长时间暴露于肿瘤细胞后仍能保持其大部分肿瘤杀伤效力,这有助于CAR T细胞更好地抵抗实体瘤。 |
CAR-T疗法——嵌合抗原受体T细胞免疫疗法,英文全称Chimeric Antigen Receptor T-Cell Immunotherapy。这是一种靶向治疗肿瘤的新型免疫疗法,近几年通过优化改良后,在临床治疗上取得了良好的效果,是一种非常有前景的,能够精准、快速、高效,且有可能治愈癌症的新型肿瘤免疫治疗方法。T细胞也叫T淋巴细胞,是人体白细胞的一种,来源于骨髓造血干细胞,在胸腺中成熟,然后移居到人体血液、淋巴和周围组织器官,发挥免疫功能。其作用相当于人体内的“战士”,能够抵御和消灭“敌人”如感染、肿瘤、外来异物等。
在实验室,技术人员通过基因工程技术,将T细胞激活,并装上定位导航装置CAR(肿瘤嵌合抗原受体),将T细胞这个普通“战士”改造成“超级战士”,即CAR-T细胞,它利用其“定位导航装置”CAR,专门识别体内肿瘤细胞,并通过免疫作用释放大量的多种效应因子,它们能高效地杀灭肿瘤细胞,从而达到治疗恶性肿瘤的目的。
被称为CAR T细胞的特殊设计的免疫细胞已被证明是对抗血液癌症的有力武器,但对抗实体瘤(肿瘤在临床上有实体瘤和非实体瘤之分,实体瘤及有形瘤,可通过临床检查如x线摄片、CT扫描,B超、或触诊扪及到的有形肿块称实体瘤,非实体瘤、X线、CT扫描,B超及触诊无法看到的肿瘤如血液病中的白血病就属于非实体瘤),它们的效果要差得多,部分原因是一种被称为T细胞衰竭的过程。现在,宾夕法尼亚大学医学院的研究人员已经阐明了这种衰竭过程的关键分子细节,指出了克服它的具体策略。
T细胞耗竭就是指常见慢性感染和癌症患者体内T细胞功能丧失。由于长期暴露于持续性抗原或慢性炎症,疲惫的T细胞逐渐失去效应功能,记忆T细胞特征也开始缺失。不过这种耗竭是可以逆转的,至少部分逆转。
这项研究发表在12月2日的《Cell》杂志上,研究人员开发了一种实验室培养皿模型,可以全面研究旨在攻击胰腺肿瘤的嵌合抗原受体(CAR)T细胞的衰竭过程。他们观察到,模型中的T细胞耗竭过程与患者T细胞中的T细胞耗竭过程非常相似。该模型还揭示了耗竭过程的新方面,包括衰竭的两个遗传调节因子ID3和SOX4的作用,让它们“沉默”使CAR T细胞保留了其对抗肿瘤细胞的大部分有效性。研究人员发表了一篇题为“An NK-like CAR T cell transition in CAR T cell dysfunction”的文章:

宾夕法尼亚大学佩雷尔曼医学院病理学和检验医学系免疫治疗终身教授、宾夕法尼亚大学艾布拉姆森癌症中心细胞免疫治疗中心主任、研究共同资深作者Carl June博士说:“这让我们离下一代CAR T细胞疗法更近了一步,这种疗法将更有效地对抗实体癌症。”
卡尔·朱恩(Carl H.June),美国艺术与科学院院士、美国国家科学院院士、美国宾夕法尼亚大学终身教授,也是CAR-T细胞疗法的创始人之一,并因为对“过继免疫疗法用于癌症和HIV感染的潜在用途”的研究而闻名世界,被评为“全球生物制药界最有影响力的科学家”。

Carl H.June
这项研究的另一位资深合著者是Shelley L.Berger博士,Daniel S·Och大学细胞与发育生物学系教授。
CAR T细胞是一种天然的抗感染和抗癌免疫细胞(更简单地称为T细胞),从患者血液中提取并进行基因重组。这种重编程改变了患者的T细胞,它们现在识别出该患者癌细胞上的标记物(抗原)。然后使用细胞培养技术将重编程的T细胞增殖,并重新射注到患者体内以攻击癌症。数年前,Carl和宾大医学院将这一技术授权给世界三大药企之一“诺华”,成为全球首款美国食品药品监督管理局批准上市的CAR-T细胞治疗产品。用于治疗某些淋巴瘤和白血病,并且在许多情况下,即使这些癌症处于晚期阶段也能被治愈。
由于T细胞生物学中一种被称为T细胞衰竭的重要怪癖,CAR T细胞对实体瘤形成的癌症并没有那么有效,这被认为是一种保持这些强大的免疫细胞免于造成太多附带损害的一种进化方式。当T细胞暴露于其靶抗原接触时间过长(大约数周)时,就会引发T细胞的衰竭,因为它们通常处于实体瘤的情况下。
在这项新研究中,研究人员开发了一种T细胞耗竭的实验室培养皿模型,以更密切地研究它,希望揭示逆转它的方法。他们用一种叫做间皮素的细胞标记物来改造CAR T细胞,这种标记物发现于胰腺和其他一些肿瘤的表面,并使T细胞暴露于表达间皮素的胰腺肿瘤细胞四周。
T细胞的反应是表现出典型的衰竭迹象,但也表现出先前研究中不明显的迹象。这些新的衰竭现象包括一些T细胞之间的身份改变,这样它们部分恢复为免疫细胞类型,NK细胞,它被认为是T细胞的远亲。科学家们在癌症患者体内耗尽的CAR T细胞中发现了相同的T细胞向NK细胞转化的迹象。
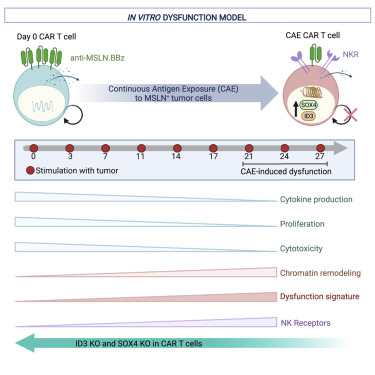
也许最重要的是,科学家们观察到CAR T细胞耗竭伴随着两种蛋白质ID3和SOX4水平的激增,这两种蛋白质作为免疫细胞中大量基因的主开关。“沉默”这些明显的T细胞耗竭开关,使耗竭的CAR T细胞即使在长时间暴露于肿瘤细胞后仍能保持其大部分肿瘤杀伤效力。
因此,该研究指出了抑制ID3和/或SOX4的特定策略,这可能有助于CAR T细胞更好地抵抗实体瘤。
宾夕法尼亚大学细胞免疫治疗中心研究运营主任、共同资深作者Regina Young说:“这些发现令人兴奋,因为它们具有潜在的临床意义,而且还因为它们从本质上验证了我们新的基于细胞的模型,在探索CAR T细胞生物学和持续改进免疫治疗以造福患者方面的实用性。”(转化医学网360zhyx.com)
参考资料:
https://medicalxpress.com/news/2021-12-insights-cell-exhaustion-cancer-immunotherapies.html
注:本文旨在介绍医学研究进展,不能作为治疗方案参考。如需获得健康指导,请至正规医院就诊。
 腾讯登录
腾讯登录








还没有人评论,赶快抢个沙发