癌症的“终结者”一定是免疫治疗
| 导读 | 过去的10年中,癌症的免疫治疗研究和疗法。 |
在过去的10年中,对癌症的免疫治疗研究有了重大的发展。那么更多的癌症忧患在未来是否有望消除?对付各种癌症的疗法到底应该如何选择?
请跟随我们一起来理性解析。
一、免疫系统与免疫治疗的概念
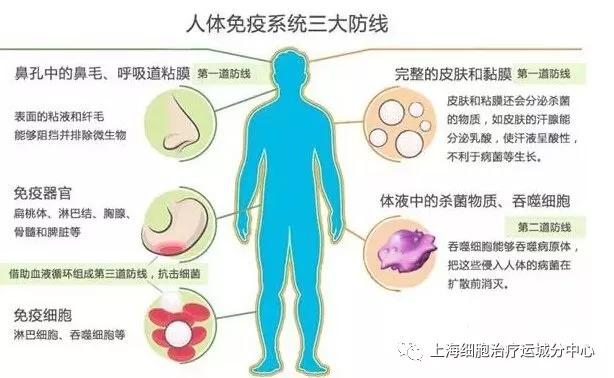
要想了解免疫治疗首先要弄清楚什么是免疫系统。免疫系统主要由免疫器官(骨髓、脾脏、淋巴结、扁桃体等)、免疫细胞(淋巴细胞、单核吞噬细胞、肥大细胞、血小板等)以及免疫分子(补体、免疫球蛋白、干扰素、白细胞介素、肿瘤坏死因子等细胞因子等)组成。免疫系统是人体抵御病原菌侵犯最重要的保卫系统,当外部微生物侵入或是内部出现垃圾,免疫系统都能够把它们干掉。而免疫治疗,顾名思义就是用免疫学的方法来治疗疾病;同理,癌症的免疫治疗就是用免疫学的方法来治疗癌症。
二、免疫治疗的分类
免疫治疗可以分为两大类,一类是特异性免疫治疗,一类是非特异性免疫治疗。免疫治疗之所以有这两大分类,是因为现代西方科学强调精准医疗的结果:人们将明确知晓如何精准防御的免疫疗法称为特异性免疫治疗;而将弄不清如何精准防御的免疫疗法称为非特异性免疫治疗。以脑血管疾病的中药治疗为例,人们通常将银杏叶开入药方之中,但是在一锅煮沸的汤剂中,我们无法确定银杏叶是否有效;但是后来人们从银杏叶中提取出了有效成分制成药片来治疗脑血管疾病,效果得到验证。这两种不同的治疗方法都有效,但治疗方式略有区别,据此我们可以将能够提炼出中药中的有效成分定向治疗某种疾病的疗法类比为特异性免疫治疗;将不能确定哪种有效成分发挥了作用的疗法类比为非特异性免疫治疗。但是不管是特异性免疫治疗还是非特异性免疫治疗,其本质上都是具有精准治疗效果的,之所以有命名上的差别只是人们不能够把握住非特异性治疗是如何精准起效的。
三、免疫治疗的发展历史
(一)100多年前的奇思妙想——粗犷的细菌注射疗法

1890年左右,纽约骨外科医生William Coley在做手术切除肿瘤的时候发现,术后感染的病人比没有感染的病人恢复的要更好。由此,他产生了一个大胆的设想——给患者肿瘤内注射链球菌,作为肿瘤治疗方法。后因两名患者治疗后死于细菌感染,他改成给患者注射死菌,后人将这种死菌称为Coley 毒素。有时他将这种毒素通过血液给患者注射,有时直接注射到瘤体内,用这一方法他先后治疗了1000 名肿瘤患者,经他治疗的大部分患者都存活下来。后来随着放疗、化疗和手术切除逐渐被引入临床肿瘤治疗后,Coley 疗法逐渐淡出历史。
(二)上世纪的重大发现——白细胞介素2
上世纪80年代,现代免疫学进入兴盛期。那时,人类发现了免疫系统的很多有效成分,比如白细胞介素2。白细胞介素2是人体免疫细胞T细胞的一种很重要的生长因子,T淋巴细胞一旦跟它接触,就能快速生长、繁殖。由于T淋巴细胞是人体免疫系统对抗病毒肿瘤的一种很重要的成分,而白细胞介素2又能促进淋巴细胞的生长,于是研究者们开始畅想白细胞介素2是不是有可能用来治疗癌症,答案是肯定的。
在此思路之下,白细胞介素2被开发成一种治疗癌症的药,医生将其输入病人的身体里,通过激活病人的免疫系统来对抗肿瘤。这就是上世纪80年代早期的癌症免疫治疗。
(三)天马行空的推想——免疫细胞过继回输
随着时间的推进,研究人员又进行了新的设想——既然白细胞介素2能够促进T淋巴细胞的快速增长,那么在体外培养增殖起来的淋巴细胞能不能用来抗肿瘤呢?当然可以,最早的免疫细胞过继回输技术由此诞生了。
1、LAK细胞疗法
1985年Rosenberg首次使用了免疫细胞过继回输第一代LAK细胞疗法,用LAK细胞合并IL-2治疗25例不同类型的化学药物和放射线治疗无效的晚期肿瘤病人,并取得了肯定疗效。LAK细胞疗法建立以后,在全世界引起了轰动,但是问题相伴出现:其他的研究人员运用LAK细胞疗法进行治疗癌症的实验,发现效果并没有Rosenberg使用的那么好。时间久了,研究人员对LAK疗法的热情降低,坚持进行实验的人越来越少。
2、CIK细胞疗法
不甘放弃的研究者在LAK细胞疗法的基础上进一步思考,他们认为T细胞抗肿瘤理论上是没有问题的,但是效果为什么不好呢?是不是T细胞营养不够?除了白细胞介素2还要加点其他的东西?
有时候医学的进步就依赖于这样天马行空的推想,很快LAK细胞疗法的升级版CIK细胞疗法诞生了。为了让T细胞长得更壮一点,研究者们加入了伽马干扰素和其他一些成分,同时还尝试用其他的一些细胞给T细胞制造刺激——比如DC细胞,这样就有了DC-CIK细胞疗法。
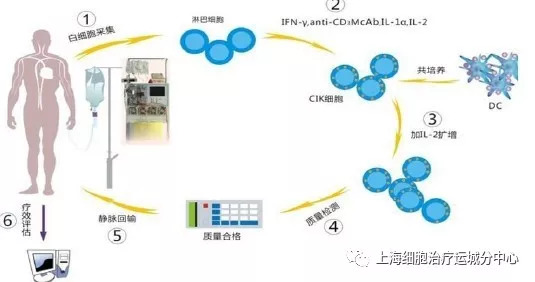
首先需要明确的是DC-CIK细胞疗法属于CIK细胞疗法的大范畴。CIK细胞疗法中的CIK这一名称,是细胞因子诱导的杀伤细胞的英文缩写,凡是从体内取出经过诱导后又回输到病人体内对抗癌症且具有杀伤能力的细胞,都可以叫做CIK,所以CIK是一个通用名称。
然后,我们说回DC-CIK细胞疗法。DC-CIK细胞疗法出现以后,众说纷纭,有效无效各执一端。20多年前,日本就已针对DC-CIK细胞疗法进行了临床研究,有大量的数据显示其效果还是非常不错的。但是DC-CIK细胞疗法在美国的临床试验效果却不好,仅对黑色素瘤和肾癌有一定的效果,对其他肿瘤的治疗效果不大。目前,中国也有人在做DC-CIK细胞疗法的临床研究,但是系统的报告还比较少。
综上,中、日、美三国针对DC-CIK细胞疗法的临床研究差异较大,没能达成统一的认知。但是免疫细胞过继回输治疗很复杂,不同的人在不同的环境下得出的不同结论是没有可比性的。CIK细胞疗法本质上是一种治疗技术,假如把癌症比作心脏病的话,那么CIK细胞疗法就相关于做手术的手术刀。心脏手术做得好不好,跟病人的病情以及医生的技术和判断有很大关系,倘若手术不成功,不能全都怪到手术刀的头上。
“魏则西事件”使用DC-CIK细胞疗法进行治疗最终无效引发了滔滔巨议,很多人将责任归咎到DC-CIK细胞疗法上,甚至对整个癌症的免疫疗法产生误解,从专业的医学角度来讲,这种认知是不理性且偏差的。抛开DC-CIK这个工具“靶子”,应该被追责的是不当使用DC-CIK细胞疗法的医生、过度商业操作的医院外包科室以及百度的虚假广告。作为癌症患者的魏则西属于弱势群体,由于对癌症的免疫疗法并不了解,在信息不对等的情况下,他选择了相信百度、相信医院,结果遭遇了生命的损失。在这里,真诚地希望公众能多了解一下癌症的治疗方式,避免自己或身边人碰到相似的境遇。
(四) CAR-T,治疗癌症新武器
美国针对CIK疗法的临床研究效果不是很好,他们开始反思,问题到底出在哪里?经过总结,他们认为不论是LAK细胞疗法还是CIK细胞疗法都是把T细胞从人体内取出来,简单粗暴地让它们扩散再回输到人体内。但是这两种疗法效果不定,它们就像瞎子一样,撞到敌人就能杀敌,撞不到敌人就束手无策。
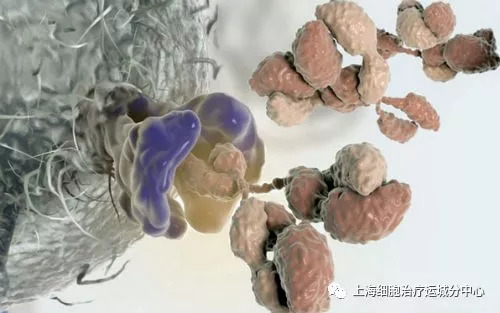
习惯于现代西方科学精准医疗的美国研究人员希望终结这种完全“摸黑”的局面,他们设想能否给T细胞装一个“GPS”,帮助其追踪到癌细胞并将其歼灭。在这种思路的指导下,CAR-T细胞疗法应运而生。CAR-T是一种人造的杀伤性细胞,其制造过程首先是从癌症患者身上分离免疫T细胞;其次利用基因工程技术给T细胞加入一个能识别肿瘤细胞,并且同时激活T细胞杀死肿瘤细胞的嵌合抗体;最后普通T细胞华丽变身为CAR-T细胞。
近些年来,CAR-T被认为是人类攻克癌症的最有希望的手段,但是目前来说,依旧需要克服2大难点:一个是找到肿瘤的特异性靶点,另一个则是保证肿瘤治疗的安全性。
前面提到的LAK细胞疗法、CIK细胞疗法属于非特异性免疫疗,而CAR-T细胞疗法属于特异性免疫疗法,它的出现标志着免疫治疗经历了从非特异性疗法到特异性疗法的演变。
(五) 肿瘤免疫治疗界的当红明星——PD-1抗体药物
PD-1抗体药物是这几年癌症免疫治疗界的当红明星,它的声名鹊起要归功于完美控制住了美国前总统卡特的晚期黑色素瘤。但是PD-1抗体药物并不是刚刚诞生的,它的研究历史也有二十年左右了。
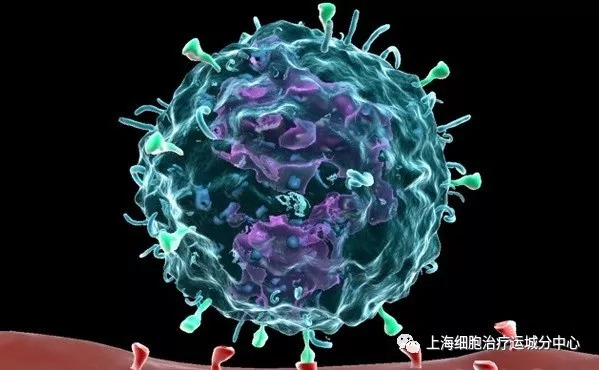
PD-1抗体药物的基本原理是阻止肿瘤细胞踩下免疫系统的刹车。为了控制自体免疫反应,免疫系统自备刹车系统,狡猾的肿瘤细胞为了避免不被免疫细胞消灭,会悄悄踩下免疫系统的刹车,但是“魔高一尺,道高一丈”,PD-1抗体横空出世,它能在肿瘤细胞的触手和刹车之间放置一个板子,这使免疫细胞又具有了杀灭肿瘤细胞的能力。而且,PD-1抗体并不伤害体内的正常细胞。

当细胞毒T细胞上的PD-1分子与肿瘤细胞表面的PD-L1配体结合时,肿瘤细胞能逃脱免疫系统的杀伤,图片节选自Nature Video
当细胞毒T细胞上的PD-1分子与抗体结合时,免疫细胞能够识别肿瘤细胞,从而对其进行杀伤,图片节选自Nature Video
PD-1抗体药物已被美国FDA批准上市,官方建议主要针对黑色素瘤和非小细胞肺癌。但实际上,PD-1抗体药物是非特异性免疫药物,它不是只针对某一种肿瘤的,病患注射PD-1抗体药物后,整个免疫系统中抗肿瘤的某一大类细胞都能被激活,因此这种药物对很多肿瘤都有效,也适用于肝癌、肾癌等。这给了我们一个重要的启示,即一旦免疫系统被调动起来,它对肿瘤的防控是全方位的。由此,肿瘤非特异性免疫治疗研究又重新受到研究人员的关注。
虽然PD-1抗体药物属于非特异性免疫疗法的范畴,理论适用范围广泛,但是它在美国临床治疗的有效率并不高,只有30%左右。这是因为PD-1抗体药物并不是对所有的肿瘤细胞都有杀灭效果,有的肿瘤细胞有刹车触手,有的则没有,而且到底哪些有,哪些没有,并不知道。而且PD-1抗体药物跟CAR-T细胞疗法一样,都可能会引发免疫系统过激反应。所以病患选择PD-1抗体药物也面临着一个尝试的过程,至少要用药半年以上,才能观察到对自己是否有疗效。
(六)免疫治疗中的“特种兵”——NKT细胞疗法
PD-1抗体药物的理论启示给研究界带来了新思路,既然非特异性免疫治疗被证实是有效的,是不是可以重新关注一下免疫细胞过继回输的非特异性方向?毕竟它们的理论基础都是通过把人体自身的免疫系统激活来抗肿瘤。
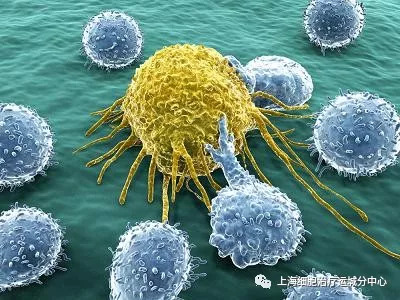
NKT细胞——免疫系统中的“特种兵”,它虽然数量少、体积小,但系统完善,本领强大,是肿瘤的超级克星。
NKT细胞疗法与LAK细胞疗法、CIK细胞疗法一样,同属于采用免疫过继回输方式的非特异性免疫治疗。相较于LAK细胞疗法、CIK细胞疗法,NKT细胞疗法的优势在于研究者知晓了对杀伤肿瘤的有效成分即NKT细胞,因此从发展的角度来讲,LAK、CIK、NKT这三种细胞疗法可分别被称作免疫过继回输的1.0、2.0和3.0版本。
而且,相较于CAR-T细胞疗法和PD-1抗体药物,NKT细胞疗法不太会导致免疫过激反应,这是因为NKT细胞是在体外培养活化后再回输到人体内的,首先是输入数量可控,其次是在进入体内之后,它的活性就会慢慢减弱,不像CAR-T细胞疗法和PD-1抗体药物是给免疫细胞打上一个活化剂,使其在体内活化,不断生长,以至于不可控。当然,NKT细胞在进入人体后活性的逐渐降低也会影响其治疗效果,为了维持它在人体内的活性,需要持续定期地输入。
四、制定有效战略,掌握癌症治疗的主动权
癌症治疗就像打仗一样,需要有作战战略,一般来说可以将手术做前锋;化疗、放疗做中军;免疫治疗做殿后部队。但也只是战略纲要,每个癌症患者的情况都是不同的,机体差异也很大,需要具体情况具体分析。但不管是什么情况,免疫治疗都一定是殿后部队。
最后必须要说明的是,癌症的免疫治疗是一个长期的战役,要根据战况随时调整战略布局,医生要对用药的频次和每次的药量有一个好的判断,才可能会有好的效果。所以希望癌症病人在面对是否选择免疫疗法治病时,不要心急,也不要偏听、偏信,一定要在理性认知的基础上做判断。
五、免疫治疗,癌症的“终结者”
癌症是一种恶性疾病,摧残着病人的身体,夺走病人的生命。但是随着人类对癌症认知的不断加深,对免疫系统研究的不断发展,在未来我们可以有效地综合运用多种癌症治疗手段,特别是配合使用多种免疫疗法作为“终结者”,控制癌症的复发。我们有理由相信,在未来癌症是可以被攻克的。

 腾讯登录
腾讯登录




还没有人评论,赶快抢个沙发