华大基因今回应“癌变门”:不存在医生接连误判!缺陷胎儿漏检究竟是天灾还是人祸?
| 导读 | 今日,华大基因发布了《华大基因致孕妈妈们的一封信》,再次强调其技术的使用范围,称“目前比较有效、准确、全面的产前检查依旧是‘传统产检+基因筛查+高风险人群产前诊断’这一方式”。 |
注:本文无意参与口水战,因而不对《华大癌变》一文做出评价。同时由于无法对事件过程中的医生态度及建议、婴儿父母的叙述及行为以及华大基因的市场推广行为进行真伪验证,因而本文亦不涉及品牌利益、不参与事件本身评论。
今日,华大基因发布了《华大基因致孕妈妈们的一封信》,再次强调其技术的使用范围,称“目前比较有效、准确、全面的产前检查依旧是‘传统产检+基因筛查+高风险人群产前诊断’这一方式”。

图 | 今天发布在华大微信公号的《华大基因致孕妈妈们的一封信》
近日,一篇名为《华大癌变》的文章刷爆朋友圈,文章中介绍到 2017 年 9 月湖南一名产妇在接受过无创 DNA 检测后产下一名有缺陷的男婴,因而引出对无创检测的过度推崇的质疑,以及对华大基因烟草业务提出批评。文章一经发出,立刻引发社会热议,矛头直指华大基因。

随着中国二孩政策的展开,越来越多的高龄产妇正在加入生育大军,对应地也将出现一个较高的生育缺陷可能周期。如何利用现有的筛查及诊断手段,将这种人间悲剧发生的可能降到最低,是一个严肃的社会问题。
无创 DNA 产前检测
产前诊断是针对怀孕中、出生之前的胎儿所做的检查,目的是侦查生育缺陷,如神经管缺陷、染色体异常、遗传疾病等症状。

图 | 怀孕中,孕妇的外周血中游离着大量的胎儿 DNA 碎片
根据诊断方法,产前诊断可分为侵入性方法和非侵入性方法:侵入性方法包括绒毛膜取样术、羊膜穿刺术、胎儿镜和胚胎活组织检查等;非侵入性方法包括医学超声检查、X 线或核磁共振成像检查,母体外周血胎儿细胞检测等手段。目前产前诊断仍以侵入性方法为主,并以羊膜腔穿刺最为常用。
根据检测目的,产前诊断分为筛查和诊断性检查,筛查是针对胎儿有发生某种遗传病高风险进行的,而诊断性检测必须建立在先证者确诊基础上,通常需先进行遗传咨询。
根据以上分类,此次备受争议的无创 DNA 产前检测(Noninvasive Prenatal Testing,NIPT)属于非侵入式筛查范畴,并不能替代诊断手段,同时商业机构不能做诊断性基因检测。
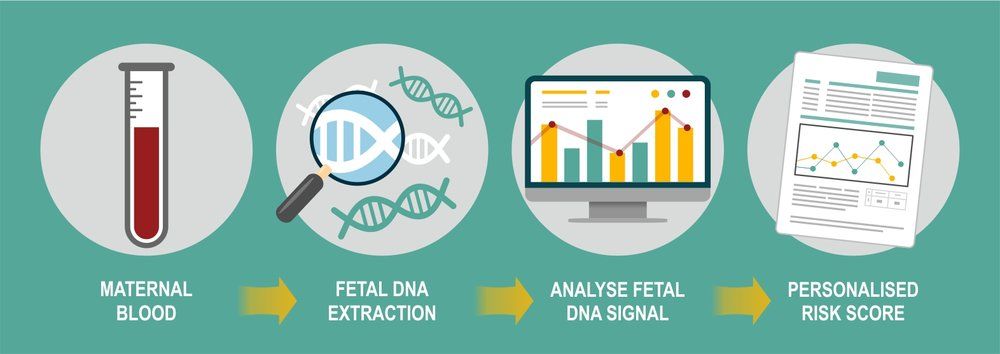
图 | 无创 DNA 产前检测流程
无创 DNA 产前检测,又称无创胎儿染色体非整倍体检测等,1997 年中国香港科学家卢煜明通过研究发现,在怀孕过程中,孕妇与胎儿可谓是你中有我,我中有你—在孕妇的血液中存在大量的胎儿 DNA 碎片。2010 年,随着研究深入卢煜明等研究人员再次发现,这些游离的 DNA 碎片可以拼接、重建胎儿完整的基因组,用于无创性产前诊断。
由于操作简单(只需要孕妇几毫升的外周血),安全系数高,无创 DNA 产前检测一经提出便被广泛接受,成为有史以来普及速度最快的检测手段之一,也是最成熟的消费级基因测序应用之一。由于其良好的市场前景,各大基因测序公司也纷纷布局,不仅华大基因,2013 年测序界的绝对霸主 Illumina 就以 3.5 亿美元的价格成功收购了美国产前诊断公司 Verinata Health,踏足产前诊断市场。
华大之罪?技术之罪?
那么无创 DNA 产前检测的检测范围是哪些呢?让我们援引华大基因官网上的一段介绍:
无创产前基因检测胎儿染色体非整倍体(NIFTY)
无创产前基因检测胎儿染色体非整倍体是通过采集孕妇外周血,提取游离 DNA,采用新一代高通量测序技术,并结合生物信息分析,得出胎儿发生染色体非整倍体的风险率。该技术具有准确、无创、安全、早期和规范的特点,目前主要用于检测 21-三体综合征(唐氏综合征),18-三体综合征(爱德华氏综合征)和 13-三体综合征(帕陶氏综合征)。
2009 年至今,已与全球 52 个国家近千家大型医院进行合作,检测样本数已突破 30 万例,检出率和特异性均大于 99.9%。
2014 年 6 月 30 日,国家食品药品监督管理总局经审查,批准了 BGISEQ-1000 基因测序仪、BGISEQ-100 基因测序仪和胎儿染色体非整倍体(T21、T18、T13)检测试剂盒(联合探针锚定连接测序法)、胎儿染色体非整倍体(T21、T18、T13)检测试剂盒(半导体测序法)医疗器械注册。华大基因成为全球首 CFDA 批准注册无创产前基因检测产品的机构。

而此次诊断的内容我们则援引虎嗅网《华大癌变》中的描述:
不幸的是,他的出生伴随着“13 号染色体长臂缺失综合症”、“脑发育不良”、“虹膜缺损”等一系列缺陷和疾病。这意味着,小男孩很可能会智力障碍、生长迟缓、外表异常,几乎无法正常长大。
产妇曾经有过不良孕产史。
通俗的讲,这名患儿出现的情况是,与常人相比 13 号染色体缺失了一段,而华大的筛查范围则是 21 号、18 号、或 13 号染色体是否有三条。而事实上,如此流行的检测手段并不是天衣无缝,在发明之初大家就已经预见到他的技术局限:该方法并不能检测异位、倒位、环状、缺失、重复等染色体异常;不能检测基因遗传疾病;不能预测晚期妊娠并发症等。
而这里所指的“缺失”正是那名患儿的案例。
那么圈内人已知的技术缺陷,是否客观、准确的传递给受试人呢?从华大出示的一份检测知情同意书中我们可以看到如下标红的条款:

“本检测仅针对 21 三体综合征、18 三体综合征和 13 三体综合征 3 种常见胎儿染色体非整倍体异常。”、“本检测无法检测到由以下因素引起的异常:染色体多倍体(三倍体、四倍体等);染色体平衡易位、倒位、环状、缺失、重复;单亲二倍体(UPD);单/多基因病等。本检测无法完全排除胎儿嵌合型染色体疾病。”、“本检测有可能出现假阳性或假阴性的结果。”等条款均出现在知情同意书中。
也就是说,就目前的技术水平而言,这名患儿的情况通过该种检测方法均无法筛查——这种染色体疾病并不在无创 DNA 产前检测范围内。此外,即便是胎儿通过无创 DNA 产前检测获得阴性结果,仍然有 0.01% 的概率存在染色体非整数倍体异常。
天灾?人祸?
那么产前检测是否只有无创 DNA 检测这一种呢?换言之,是否有其他检测手段有可能避免这种惨剧发生呢?
在中国,产前检测的项目还包括 B 超检查、唐氏筛查、羊膜穿刺、脐带血穿刺等,其中以羊水穿刺最为常见且准确,但也伴随着感染、流产等风险。同时,在孕期的不同阶段,产妇的身体状况也处在动态变化中,因而相同的项目也可能检测多次。根据产妇年龄、身体状况、遗传史的不同,医生会建议不同的检查项目。
超声波检查可以检查胚囊位置、是否双胞胎、胎儿性别及发育状况,唐氏筛查则是通过产妇血液中母体血清中甲型胎儿蛋白、绒毛促性腺激素和游离雌三醇的浓度,并结合孕妇的年龄、体重、孕周等方面来判断胎儿患先天愚型、神经管缺陷的危险系数,筛检率约为 60%-80%。
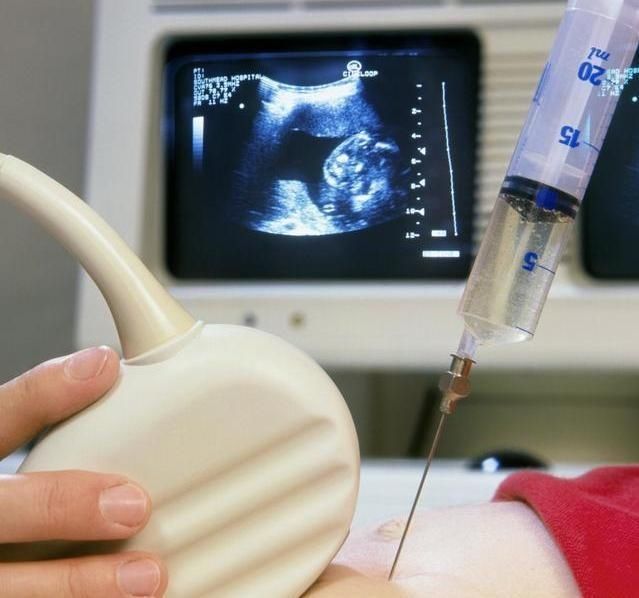
图 | 羊水穿刺
羊膜穿刺,又称羊水测试,诊断的样品是来自发育胎儿周围的羊水。这种检测主要是针对胎儿的唐氏症、镰刀型红血球疾病、囊肿性纤维化等先天遗传疾病和单基因遗传疾病的基因分析,还有胎儿成熟度的鉴定、开放性神经管缺损和子宫内胎儿溶血的诊断。对于脊髓性肌肉萎缩症、大脑白质退化症、小脑萎缩症、亨廷顿舞蹈症检测的准确度可达 95%。
检测中研究人员提取并培养羊水中的细胞,通过人工或电脑软件对染色体数量、形态进行比对,如有异常将继续与父母的遗传信息进行比对。如果后续进行全基因组测序,则可确定染色体的缺失、重复等缺陷。
也就是说,无创 DNA 产前筛查可以对染色体非整倍体异常情况进行筛查,而羊水穿刺不仅可以检测无创 DNA 产前筛查范围的问题,同时对于本次事件中胎儿的病症,也是可以进行检测的。
此外,值得注意的是,无创 DNA 产前筛查属于筛查范畴,而羊水穿刺则是诊断范畴,尽管二者具有相似的检测适用范围,但两者有本质的区别,前者无法代替后者。
那是否意味着无创 DNA 产前筛查就是一文不值的呢?当然不是。对于绝大多数人来说,无创 DNA 产前检测更为安全、快捷,羊水穿刺则具有更高的感染、流产的风险。但对于一些特殊人群,如 35 岁以上的高龄产妇、具有家族遗传史、曾有过不良孕史及怀有双胞胎或多胞胎的产妇来说,更需要根据医生建议选择进一步的筛查或诊断。
尽管产前检测提供的只是一种可能性,但也有重要的意义,中国自 2003 年取消强制婚检以来,婚检率下降到目前的不足 10%,新生儿出生缺陷 10 多年间翻了一倍。
随着中国二孩政策的展开,越来越多的高龄产妇加入生育大军,相比之下,35 岁以上的高龄产妇在生育唐氏综合征等染色体疾病患儿上具有近乎 10 倍的风险。健康备孕、合理膳食、积极进行产前筛查与诊断,可以有效降低生育风险,使天灾没有机会成为人祸。

医学上的所有问题都是非生即死,非黑即白。但即使是同样的事实摆在面前,不同的人也会有不同的理解,不同的选择,不同的决断。人们追寻自由的权利,殊不知有时自由是另一种形式的枷锁,在面临 0.01% 的可能性时,有所选择有时比无路可选更难。
如今信息时代,获取资源的途径杂乱、片段化的信息扰乱视听,即使看客们再客观的将选择陈列在面前,最终做出选择的只有父母,而承担风险的最终也只是父母和婴儿。面对选择,有的人赌徒心理,有的人力求万无一失,而这个至关重要的选择,可以算得上是成为父母的第一道考题了。(转化医学网360zhyx.com)
 腾讯登录
腾讯登录
还没有人评论,赶快抢个沙发