宫颈癌真相:HPV病毒与“它”狼狈为奸,或可成为新预防靶点!
| 导读 | 子宫颈菌群中支原体家族细菌的富集程度与病变的严重程度具有最清晰的相关性,病变程度越高,这些细菌就愈加富集,类型更为丰富 |
作者:Ruthy
导 读
宫颈癌是最常见的妇科恶性肿瘤,该“红颜杀手”的杀伤力仅次于乳腺癌。数据显示,中国每年有超过10万例的宫颈癌新发病例,同时又有大约8万人死于该病。宫颈癌与人类乳头瘤病毒(HPV)之间的关系是医学上的一个重大发现,研究证实HPV感染导致了99%的宫颈癌病例,无疑是宫颈癌发病的罪魁祸首。近日,内布拉斯加大学林肯分校的研究人员发现,元凶之外还有帮凶——子宫颈菌群可显著加剧HPV的感染!这就意味着或可通过抗菌来减少宫颈癌的发生!

HPV与宫颈癌——必要不充分的存在
国内外研究一致认为,感染HPV不一定致癌,而宫颈癌患者几乎可以断定HPV感染阳性。从HPV感染到宫颈癌产生,需要5-10年时间,期间机体免疫力的增强,80%的感染者病毒可以自行消退,尤其是年轻女性。致病风险主要依赖于HPV感染的不断累积加剧(主要为HPV特殊亚型的积聚),在这个过程中可出现一系列转归。也就是说,宫颈癌是一种常见感染的少见不良结局,宫颈癌发生的必然性应该有其他“帮凶”。那么,是谁让HPV感染不断加剧,最终难以避免地走向癌变呢?
子宫颈菌群——加剧HPV感染,引发宫颈癌的“帮凶”
随着NGS技术的发展,越来越多证据显示下生殖道的菌群环境可能与HPV感染、感染的持续、黏膜局部免疫及子宫颈病变有关,目前对下生殖道菌群的研究多集中于阴道菌群,但有研究显示,在HPV感染者中,子宫颈菌群多样性高于阴道菌群,而且高危型HPV感染者子宫颈菌群变化较阴道菌群更加明显,高级病变宫颈组织中的菌群浓度度、多样性远远高于低级病变和健康组织,尤其是支原体,假单胞菌和葡萄球菌更是大量汇集。因此,子宫颈菌群在宫颈癌发生中的作用不容忽视。
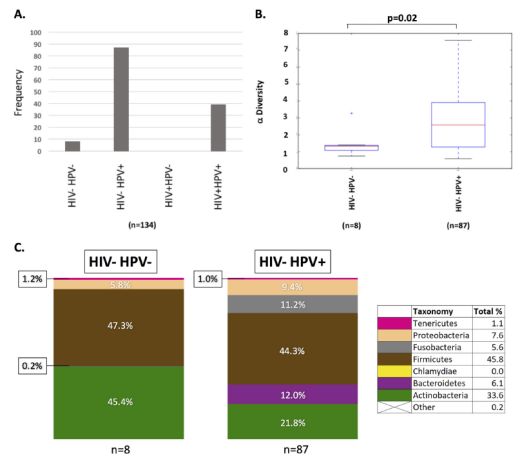
HPV状态与子宫颈菌群具有相关性
研究人员从全世界宫颈癌死亡率最高地之一坦桑尼亚选择了144名患有宫颈病变的妇女,对她们宫颈病变中的16s RNA基因进行测序,并将HIV阴性样本中的细菌与HIV阳性样本进行比较。曾有研究表明,HIV感染会使人感染HPV的风险更高,因此,若能理清HIV阴性样本与HIV阳性样本子宫颈菌群的差异,就能解释子宫颈菌群对宫颈癌发病的影响。
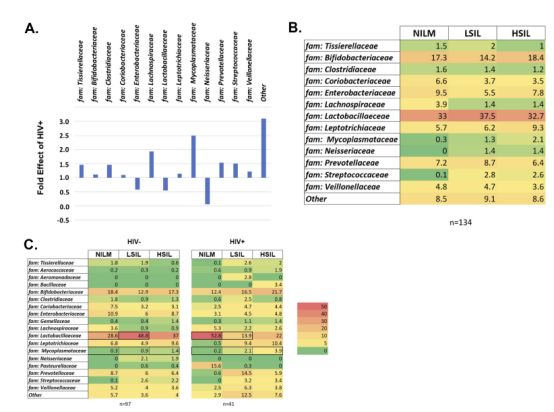
HIV中子宫颈菌群的种群丰富度
研究结果显示,HIV阳性样本子宫颈菌群的多样性远远高于HIV阴性样本,而且在HIV阳性样本中,病变等级越高,子宫颈菌群的多样性越高。这就说明子宫颈菌群的富集应该就是影响升高HPV感染风险,造成HPV感染积聚从而增加宫颈癌发病风险的重要因素!

HIV中子宫颈菌群的种群分布
进一步的分析显示,子宫颈菌群中支原体家族细菌的富集程度与病变的严重程度具有最清晰的相关性,病变程度越高,这些细菌就愈加富集,类型更为丰富。这就提示支原体家族细菌可能有助于促进HPV感染,促进相关疾病的发生。
这项研究让宫颈癌治疗相关研究又前进了一步,未来或有望通过抑制子宫颈菌群来减少HPV感染、降低宫颈癌的发生率,这就为宫颈癌的预防和治疗提供了新途径,但该方案是否有效仍需大量实验数据来证实。(转化医学网360zhyx.com)
参考文献:
1.Cervical Microbiome May Promote Cancer
2.Cameron Klein, et al.Relationship between the Cervical Microbiome, HIV Status, and Precancerous Lesions.mBio.
 腾讯登录
腾讯登录







还没有人评论,赶快抢个沙发